- ОРДИ
- Каналы
- Экспресс - маршрут к выздоровлению
- "Респираторные инфекции у детей: современный алгоритм и тактика терапии"
Основные положения
- Динамика этиологической значимости возбудителей в период пандемии Covid-19
- Тактика ведения пациентов с внебольничными инфекциями дыхательных путей
- Клинический разбор №1. Тактика ведения пациентов при остром среднем отите.
- Основные критерии постановки диагноза «острый бактериальный синусит»
- Тактика ведения пациентов при остром тонзиллофарингите
- Клинический разбор №2. Внебольничная пневмония у детей
- Оценка эффективности АБТ
- Заключение
В данном материале предлагаем рассмотреть этиологический фактор, который сложился на сегодняшний день после пандемии.
Острые респираторные инфекции — это группа заболеваний, которые проявляются схожей клинической картиной:
• Острый средний отит (ОСО)
• Острый риносинусит (ОРС)
• Острый тонзиллофарингит
• Острый бронхит
• Пневмония
Но вызывают эти нозологические формы различные возбудители, среди них в 90% случаев это вирусная инфекция, до 10% это бактериальные инфекции, немалую роль играют атипичные возбудители.
Достаточно большую роль сегодня в педиатрии занимает возбудитель 2020 -2022 года SARS-CoV-2.
Динамика этиологической значимости возбудителей в период пандемии COVID-19
Анализ динамики ежегодного изменения инфекционных диагнозов (апрель 2019г. – март 2020г. по сравнению с апрелем 2020г.-мартом 2021г.)
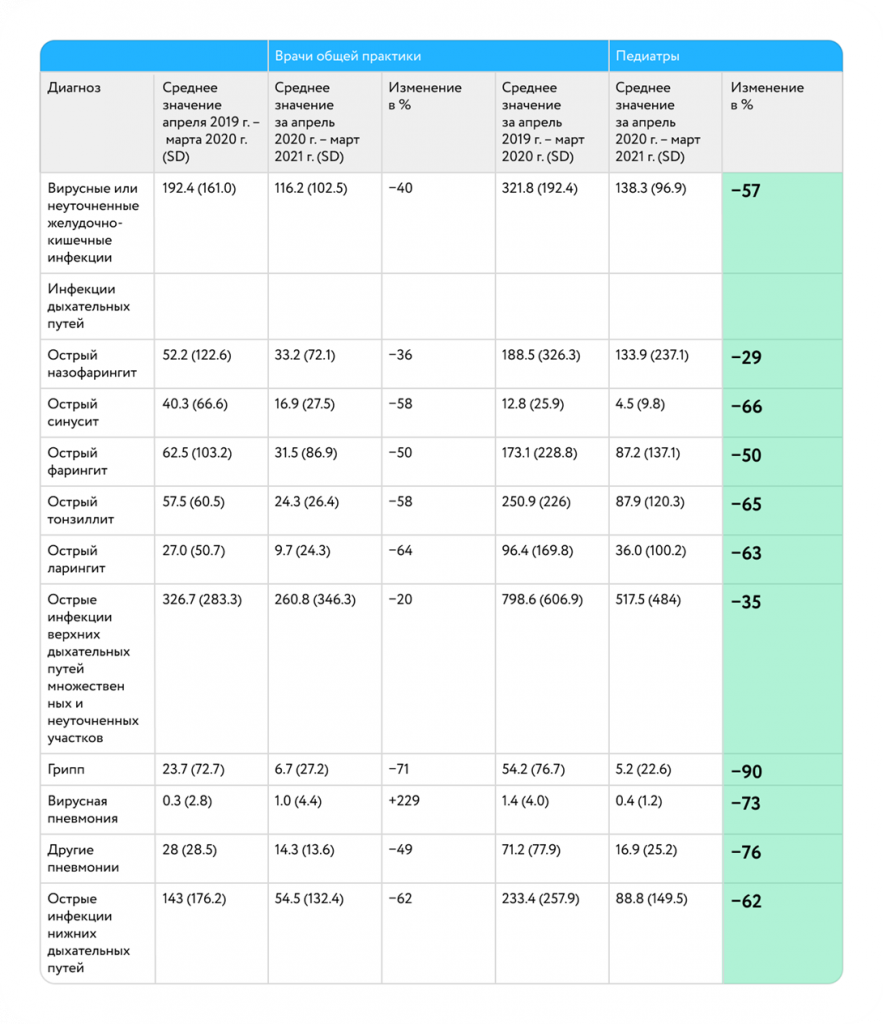
За период с апреля по март 2020 года к 2021 году количество патологий дыхательных путей респираторного тракта значительно уменьшилось:
• На 35% – заболевания верхних дыхательных путей,
• На 60% – заболевания нижних дыхательных путей [1]
Основную роль в снижении заболеваемости сыграли противоэпидемические мероприятия и локдаун весны 2020 года.
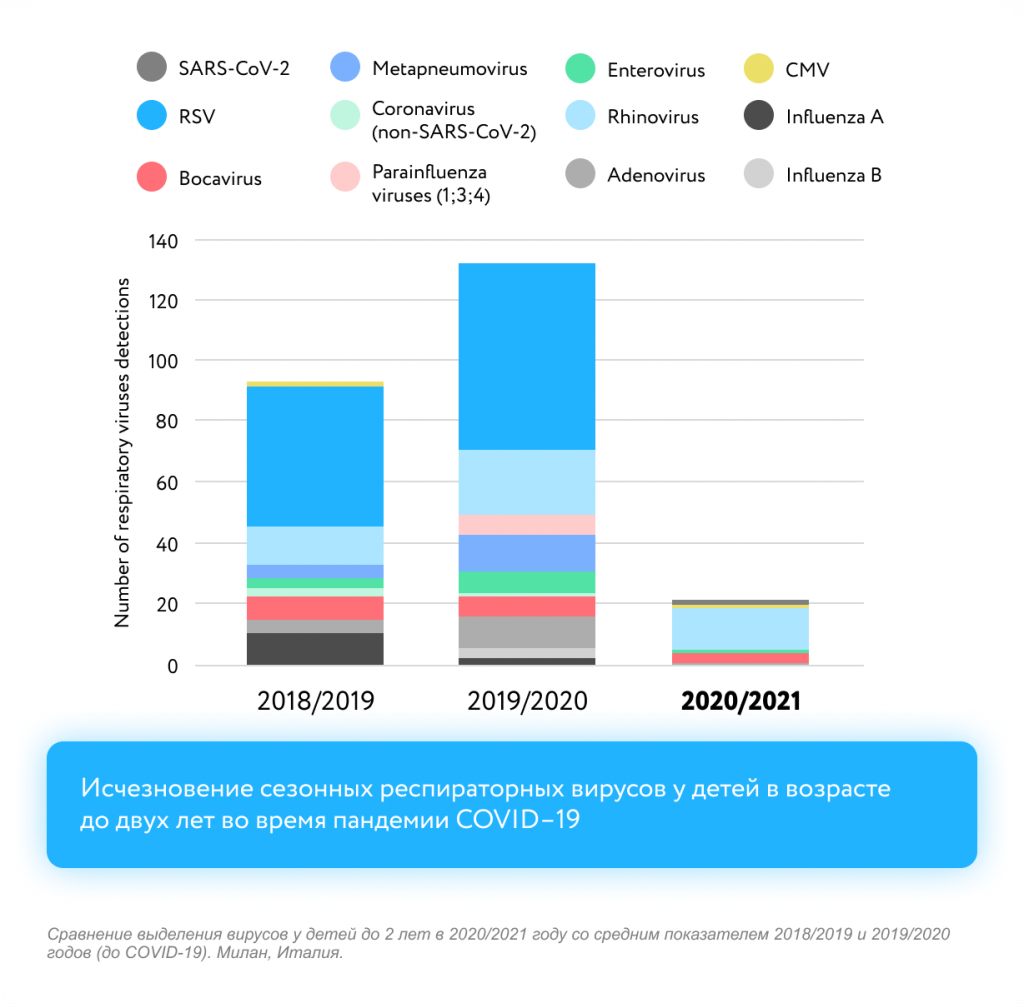
По данным Миланской школы, отмечается изменение структуры и количества вирусных заболеваний, на первый план вышли риновирус и респираторный синцитиальный вирус [2].
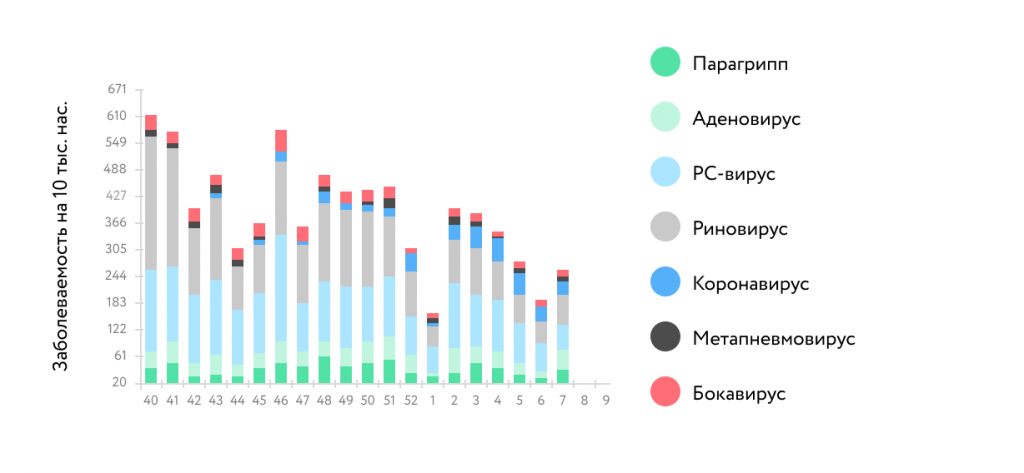
Мониторинг ОРВИ негриппозной этиологии по результатам ПЦР диагностики в базовых лабораториях двух национальных центров по гриппу ВОЗ в РФ, сезон 2021/22 гг. [3]
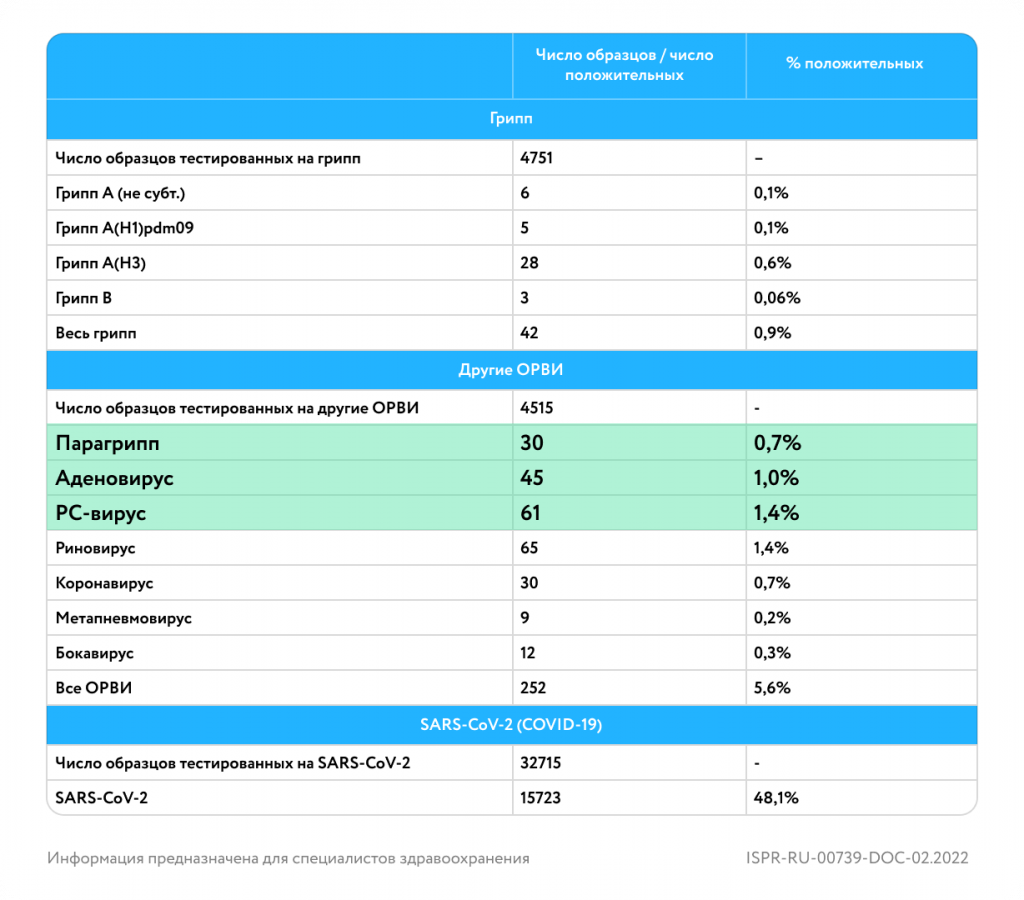
Результаты ПЦР диагностики в базовых лабораториях двух НЦГ ВОЗ в РФ за 7-ю неделю 2022 года [3]
Что происходит в России? После отмены противоэпидемических мероприятий происходит нарастание заболеваемости вирусных инфекций: вируса гриппа, респираторно-синцитиального вируса, риновируса [3].
Риновирусные инфекции через специальные механизмы существенно повышают восприимчивость организма к бактериальной инфекции [4].
Механизмы, повышающие восприимчивость к бактериальной инфекции при риновирусной инфекции [4]

Согласно международным исследованиям, возбудители, которые превалируют на сегодняшний день среди респираторных заболеваний:
• S. pneumoniae
• Salmonella spp.
• S. aureus
• S. agalactiae
• E. coli
И при сравнении общей заболеваемости в период с 2018 по 2020 годы наблюдается:
• снижение заболеваемости, вызванной S. pneumoniae
• увеличение определения возбудителей S. aureus, S. agalactiae
Повышением определения S. аureus в выделениях можно объяснить обструктивные пневмонии, которые наблюдаются во время и после инфекции Covid-19 [5, 6].
Тактика ведения пациентов с внебольничными инфекциями дыхательных путей
1. Диагностика инфекции и определение показаний к назначению антибиотика
2. Выбор стартового антибиотика с учетом:
• возбудителей, участвующих в развитии заболевания
• уровня АБ-резистентности возбудителей в России и в регионе
• факторов риска инфицирования АБ-резистентными возбудителями
3. Терапия в соответствии с клиническими рекомендациями:
• дозы АБ
• продолжительность терапии и критерии достаточности
Показания для антибактериальной терапии
В амбулаторной практике на первый план выходят те клинические симптомы, которые мы видим у пациента:
• При инфекциях верхних дыхательных путей: рините, ларингите, фарингите, трахеите (особенно в сочетании с конъюнктивитом), чаще всего заболевания вирусной этиологии, и назначение антибактериальных препаратов не требуется.
• При инфекциях нижних дыхательных путей: пневмонии, важно определиться с тем, действительно ли необходимо назначение антибактериальных препаратов и какие препараты необходимы [7].
Дифференциальные признаки вирусной инфекции COVID-19 и вторичной бактериальной пневмонии при COVID-19 [8]
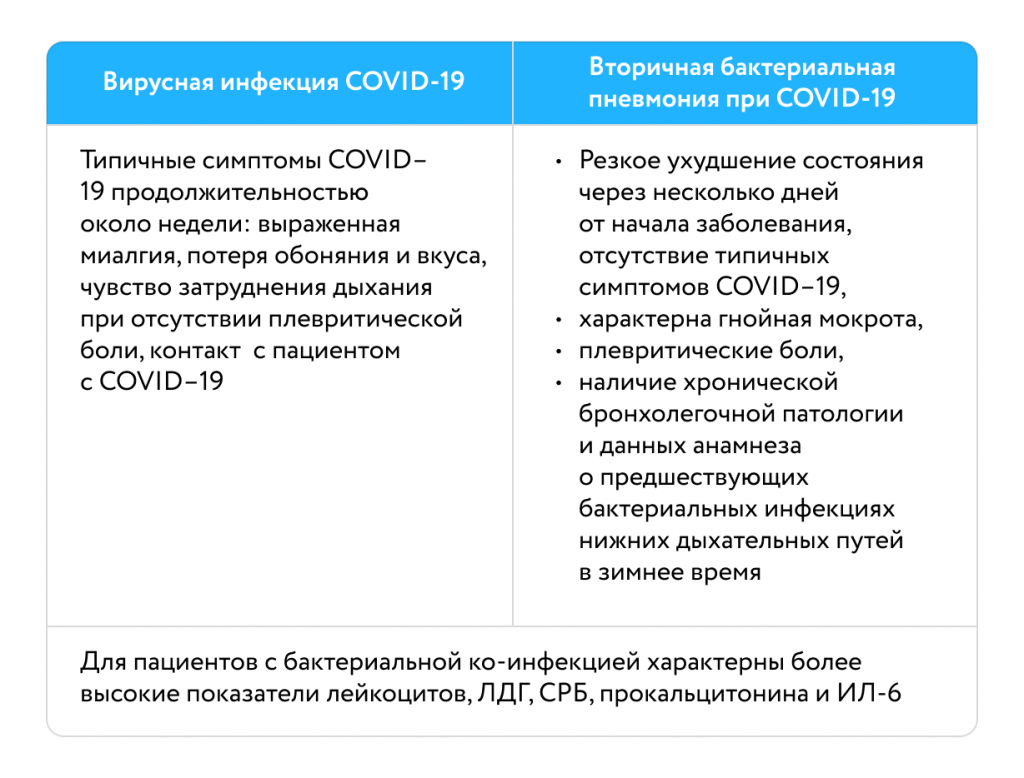
Частота диагностики бактериальной ко-инфекции у пациентов с COVID-19
• Частота бактериальных инфекций у пациентов с COVID-19 на момент поступления в стационар составляет <4%
• Если диагностируется бактериальная инфекция, то возбудители чаще всего являются S. аureus, S. pneumoniae, H. influenzae, атипичные патогены – крайне редко
• При длительной госпитализации ведущие патогены – Pseudomonas aeruginosa, Klebsiella spp., S. Aureus [9]
Если обращаться к методическим рекомендациям 2022 года версий 10-14 «ВМР по COVID-19», антибактериальная терапия назначается только при наличии убедительных признаков присоединения бактериальной инфекции:
• повышение прокальцитонина более 0,5 нг/мл
• появление гнойной мокроты
• лейкоцитоз >12×109/л (при отсутствии предшествующего применения глюкокортикоидов)
• повышение числа палочкоядерных нейтрофилов более 10%
При развитии бактериальной инфекции вне стационара или в первые 48 ч пребывания в стационаре антибактериальная терапия соответствует таковой при внебольничной пневмонии.
У пациентов, не нуждающихся в госпитализации, целесообразно назначение пероральных лекарственных форм. [10]
По методическим рекомендациям версии 15 «ВМР по COVID-19»:
особенности бактериальных осложнений у пациентов с COVID -19, получающих системные глюкокортикостероиды и генно-инженерные препараты, могут протекать в следующих условиях:
• при отсутствии лихорадки или низком субфебрилитете
• при низком уровне СРБ сыворотки крови
• при низком уровне прокальцитонина или незначительном его повышении
• при низком числе лейкоцитов или их незначительном повышении
• при нейтропении [11]
Показания для назначения АБТ в эпоху пандемии COVID-19
• Пневмония БАКТЕРИАЛЬНАЯ – необходима антибактериальная терапия [12]
• Поражение легких при COVID-19 (вирусная пневмония) – АБТ не требуется без присоединения бактериальной инфекции [13]
• Бактериальные осложнения коронавирусной инфекции – маркеры, строгие показания [13]
• Острый бронхит – очень редко: инфекция, вызванная Bordetella pertussis [14]
• Атипичная флора (если выделяется Mycoplasma pneumoniae, Chlamydophyla pneumoniae)
• Острый средний отит (ОСО) – по показаниям [15]
• Острый риносинусит (ОРС) – по показаниям [16]
• Острый тонзиллофарингит (ОТФ) – только при стрептококковой этиологии [17]
Выбор стартового препарата определяется возбудителями, играющими особую роль в развитии инфекции, и уровнем резистентности возбудителя в месте проживания пациента.
Возбудители инфекционных заболеваний верхних отделов респираторного тракта
• Streptococcus pneumoniae, Haemophilus influenzae, Streptococcus pyogenes
• Staphylococcus aureus, M. catarrhalis
Возбудители инфекционных заболеваний нижних отделов респираторного тракта
• Streptococcus pneumoniae, Haemophilus influenzae, Staphylococcus aureus
• Mycoplasma pneumoniae, Chlamydophyla pneumoniae
Тактика ведения пациентов при остром среднем отите
Согласно Клиническим рекомендациям по лечению острого среднего отита (2021 г.):
Острый средний отит (ОСО) – воспалительный процесс, охватывающий все три отдела среднего уха: барабанную полость, клетки сосцевидного отростка, слуховую трубу, проявляющийся одним или несколькими характерными симптомами (боль в ухе, повышение температуры, снижение слуха).
• В 20-70% ОРЗ осложняется развитием ОСО
• Более 35% детей на первом году жизни переносят ОСО один-два раза, 7-8% детей – многократно
• В возрасте до 3 лет более 65% детей переносят ОСО один-два раза, а 35% детей – многократно [15]
Критерии тяжести (ОСО) [18]

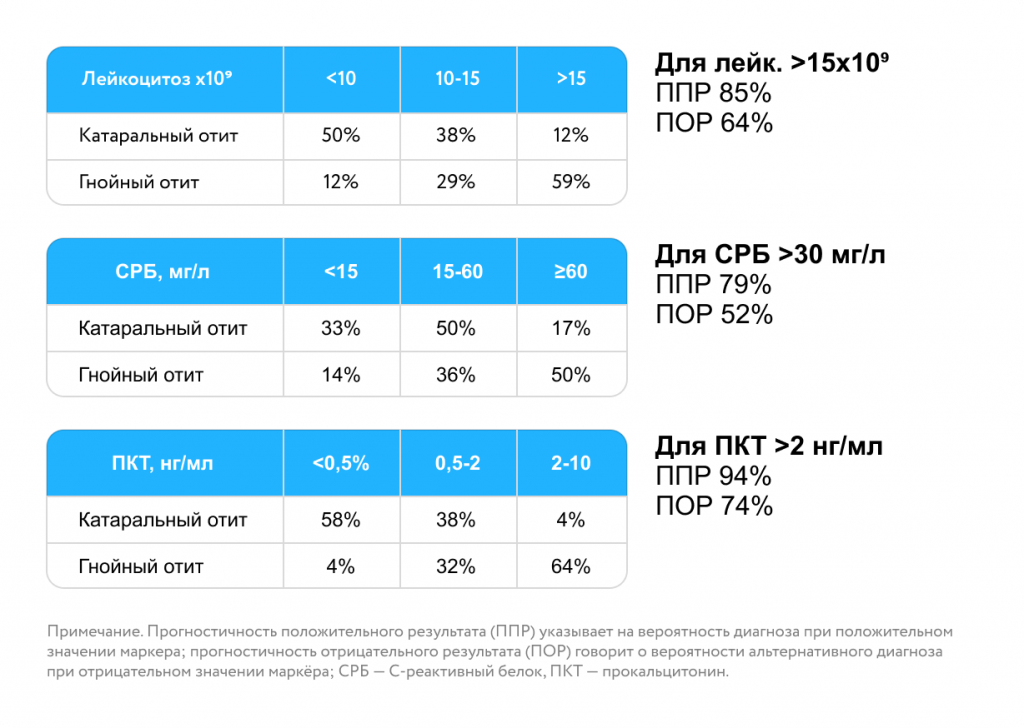
Маркеры бактериального воспаления [19]
Принципы лечения при остром среднем отите:
1. Консервативное лечение
• Разгрузочная (интраназальная) терапия во всех стадиях ОСО для восстановления нормального функционирования слуховой трубы
• Противовоспалительная терапия (системные НПВС)
• Местная терапия с анальгетическим эффектом
• Системная антибактериальная терапия
2. Хирургическое лечение [15].
Показания для системной антибактериальной терапии
• Клинические признаки ОСО у детей младше двух лет
• Наличие признаков гнойной формы ОСО
• Рецидивирующее течение ОСО (3 и более эпизодов ОСО в течение последних 6 месяцев или 4 и более эпизодов ОСО в течение последнего года)
• Сохранение клинических признаков заболевания в течение 72 часов
• Пациентам с сопутствующей патологией, обуславливающей более высокий риск неблагоприятного течения заболевания
• Пациентам, не имеющим возможность проведения контрольного осмотра оториноларингологом в течение 2-3 дней от момента первичного осмотра
Основные возбудители среднего отита в соответствии с Клиническими рекомендациями: Streptococcus pneumoniae, Нaemophilus influenza, Moraxella catarrhalis, Streptococcus pyogenes
Стартовым препаратом при развитии острого среднего отита является амоксициллин:
• если пациент не принимал его в предшествующие 30 суток
• отсутствует гнойный конъюнктивит
• в анамнезе отсутствуют данные о непереносимости амоксициллинов
• возраст старше 2 лет
• не посещает ДДУ
• не имеет контакта с детьми, посещающими ДДУ
Условия для назначения в качестве стартовой терапии при ОСО амоксициллина, защищенного клавулановой кислотой
• ОСО у пациентов с факторами риска лекарственно-устойчивых возбудителей
• ОСО у пациентов с сопутствующим гнойным конъюнктивитом
• затяжной ОСО
• рецидивирующий ОСО
На рынке существует диспергируемая форма препарата Амоксициллин ЭКСПРЕСС®, имеющий 4 формы выпуска: 125 мг, 250 мг, 500 мг и 1000 мг по 20 таблеток в упаковке. [31]
Форма диспергируемых таблеток [20, 21].

Основные преимущества лекарственной формы – таблетки диспергируемые Амоксициллин ЭКСПРЕСС [20, 21]

Амоксициллин ЭКСПРЕСС:
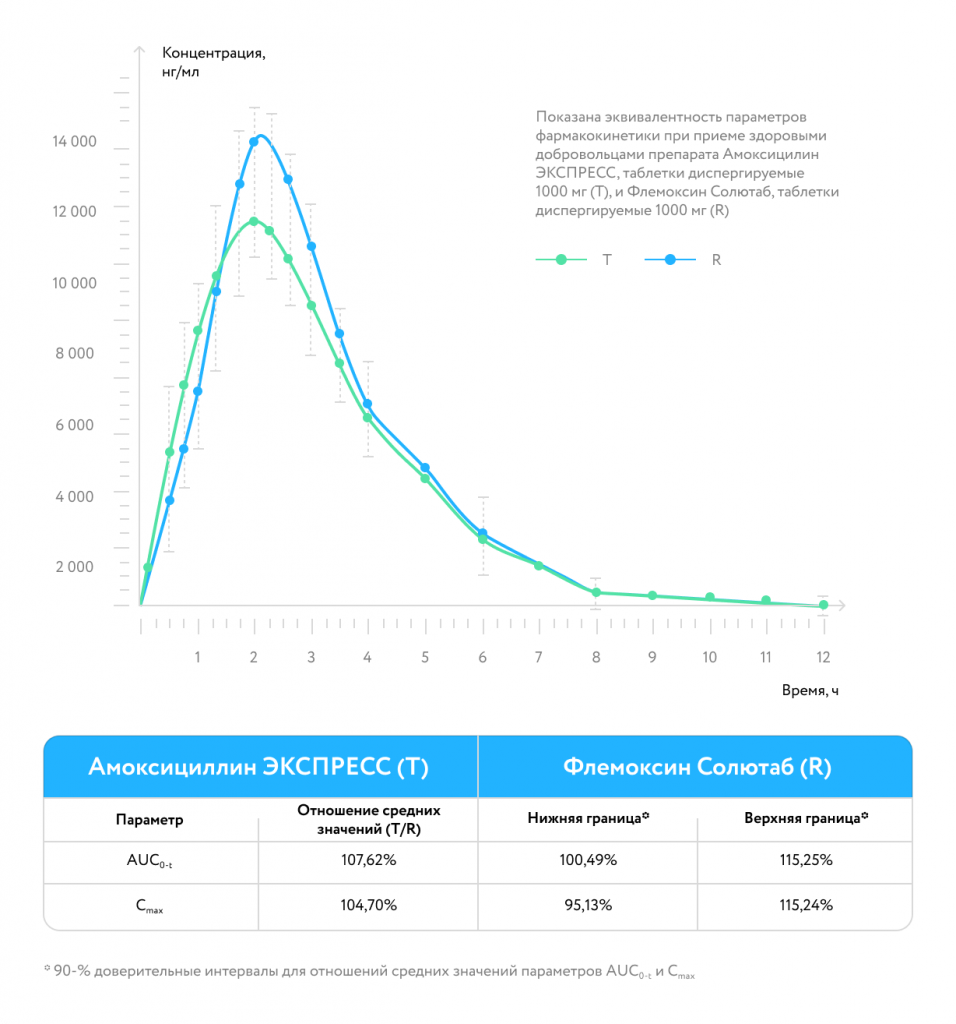
биоэквивалентен препарату Флемоксин Солютаб [22]
Клинический случай
Мальчик Л., 4 года
Анамнез: ребенок от 1 физиологической беременности, 1 срочных родов, до года на грудном вскармливании, вакцинация по национальному календарю, посещает детский сад с 3 лет, с этого возраста частые ОРЗ (8 эпизодов респираторной вирусной инфекции в год): 4 эпизода о. отита, о. ринит, о. фарингит, о. бронхит, наблюдается лор-врачом по поводу аденоидов 3-й степени, хронического аденоидита
Состояние при осмотре: температура 38,4С, кожа обычного цвета, без сыпи, боль в правом ухе, гиперемия дужек, задней стенки глотки, налетов нет, дыхание через нос затруднено, слизистые выделения, в легких хрипов нет, ЧД 22 в мин., ЧСС – 100 в мин., тоны ясные, ритмичные, живот мягкий, б/б, печень не увеличена, селезенка не пальпируется, симптом поколачивания отрицательный, стул, диурез не нарушены, очаговой и менингеальной симптоматики нет

Диагноз: Острый средний отит, тяжелое течение. Хронический аденоидит. Аденоиды 3-й степени.
Лечение:
• НПВП при ОСО используются разово при наличии у пациента жалоб на боль в ухе либо повышении температуры тела выше 38,5°С
• Сосудосуживающие препараты в нос
• Туалет носа солевыми растворами
• Амоксициллин Экспресс® 60 мг/кг/сут – 500 мг, 1 таб. – 3 раза в сутки
• Жаропонижающие препараты при температуре > 39С
• Местный обезболивающий препарат в оба уха
• Туалет носа
Результаты лечения: через 7 дней состояние ребенка улучшилось, температура тела нормализовалась, боль в ухе купирована, при отоскопии – барабанная перепонка розовая.
Основные критерии постановки диагноза «острый бактериальный синусит»
Острый бактериальный риносинусит у детей занимает не больше 2 % среди поствирусных риносинуситов.
Диагноз устанавливается при наличии у пациента совокупности симптомов (3 и более):
• гнойное отделяемое из носа или отделяемое только из одной половины носа любого характера в течение 3 и более дней;
• головные боли или ощущение давления в области лица в месте проекции верхнечелюстных или лобных пазух;
• лихорадка 38,0°С и выше;
• вторая волна заболевания (усиление выраженности симптомов ОС после временного улучшения);
• лейкоцитоз в клиническом анализе крови (более 15 Х 109/л);
• выраженные симптомы (лихорадка на уровне фебрильных цифр и выше; гнойное отделяемое из носа; значительное нарушение общего состояния) на момент начала заболевания, которые персистируют в течение 3-4 дней, и имеется угроза или клинические признаки развития гнойно-септических орбитальных процессов или внутричерепных осложнений [18].
Этиология острого риносинусита
Вирусы: риновирусы, вирусы гриппа и парагриппа, респираторно-синцитиальные, аденовирусы (чаще вызывают синусит и аденоидит у детей), коронавирусы, бокавирусы, метапневмовирусы
Бактерии: Streptococcus pneumoniae и Haemophilus influenzae (они составляют суммарно 70-75%), стрептококки группы А, Moraxella catarrhalis (15-20% случаев)
Показания к системной антибактериальной терапии при остром синусите у детей:
• гнойные выделения из носа
• головная боль или ощущение давления в области лица
• лихорадка 38,0°С и выше
• лейкоцитоз в клиническом анализе крови (более 15 Х 109/л)
• наличие в качестве сопутствующей патологии клинически подтвержденного иммунодефицита, генетических заболеваний, обуславливающих несостоятельность работы системы мукоцилиарного транспорта (муковисцидоз, синдромы цилиарной дискинезии), и некомпенсированного сахарного диабета I типа.
Выбором для стартовой терапии при ОБРС является амоксициллин.
Амоксициллин/клавуланат – препарат стартовой терапии у пациентов с факторами риска наличия лактамаз-продуцирующих возбудителей, у пациентов с сопутствующими заболеваниями и у пациентов с иммуносупрессией [16, 23].
Тактика ведения пациентов при остром тонзиллофарингите
Дифференциальная диагностика
• Если у пациента ринофарингит и конъюнктивит при наличии тонзиллита, высока (80%) вероятность того, что у пациента вирусный тонзиллофарингит
• Вероятность бактериальной инфекции высока, если: лейкоцитоз >15 тыс/мкл; нейтрофилез >10 тыс/мкл; с-реактивный белок >30 мг/л; прокальцитонин >2 нг/мл
• Использование экспресс-метода диагностики (стрептатест) [24, 25, 26]
Лечение острого стрептококкового тонзиллофарингита
• в качестве практически единственного показания к назначению антибактериальных препаратов системного действия рассматривается S. pyogenes (БГСА)-этиология (за исключением крайне редких случаев дифтерии, гонококкового тонзиллита, язвенно-некротической ангины Симановского-Плаута-Венсана)
• препарат выбора – амоксициллин. Дозировки амоксициллина 500 мг х 2-3 раза в сутки у взрослых и 50 мг/кг/сут в 2 приема, но не более 1000 мг в сутки, внутрь у детей, в течение 10 дней
• при рецидивирующем течении острых стрептококковых тонзиллофарингитов назначается амоксициллин/клавулановая кислота или клиндамицин
• дозировки амоксициллин+клавулановая кислота: взрослым и детям 12 лет и старше или с массой тела 40 кг и более в дозе 875/125 мг х 2 раза в день (для детей 40 мг/кг/сут по амоксициллину) [17]
Внебольничная пневмония у детей
Дифференциальная диагностика пневмоний
По этиологическому спектру:
• Поражение легких SARS-CoV-2, грипп, корь – вирусная пневмония и соответствующая тактика лечения
• «Типичная» пневмония – Пневмококк, Гемофильная палочка, Стафилококк золотистый
• «Атипичная» флора – Микоплазма пневмония, Хламидия пневмония
• Туберкулез
По рентгенологическим изменениям:
• «Очаговая тень» в проекции легкого
Клиническая картина у пациентов с «атипичной» пневмонией (микоплазменной):
• Синдром интоксикации не выражен
• Часто присутствует сухой конъюнктивит
• Кашель, бронхообструктивный синдром
• Изменения в клиническом анализе крови, не характерные для «типичной» пневмонии: отсутствует лейкоцитоз, чаще определяется лимфоцитоз
• Нет ответа на антибактериальную терапию в течение 3 дней
Терапия внебольничной пневмонии (ВП) у детей
Этиотропная:
• антибактериальные препараты!
• противовирусные препараты (при вирусной этиологии и ВП на фоне текущей ОРВИ)
Другие направления терапии:
• антипиретики
• муколитические препараты [27]
Клинический случай.
Девочка М., 5 лет
Жалобы: t до 38,5 С, слабость, отсутствие аппетита, кашель
Анамнез: девочка от 1 беременности, 1 срочных родов, до 6 мес. на грудном вскармливании, вакцинация по графику, перенесенные заболевания:
• ОРЗ 6-9 раз в год,
• месяц назад – острый синусит (получала амоксициллин)
• наследственный и аллергологический анамнез не отягощен
• посещает детский сад
История болезни: 6 дней назад – повышение t до 37,5 С, снижение аппетита, заложенность носа. На 2-й день болезни осмотрена участковым педиатром
Диагноз: ОРВИ
Терапия: симптоматическая (растительная микстура от кашля, сосудосуживающие в нос, парацетамол)
На фоне проводимой терапии: насморк прекратился, но на 5-е сутки повысилась t до 38,5 С, появился непродуктивный кашель, выраженная слабость, пропал аппетит
Состояние при осмотре:
• Температура 37,4С
• Кожа обычного цвета, без сыпи
• Зев умеренно гиперемирован, налетов нет
• ЧД 28 в мин, ЧСС – 128 в мин. АД 100/65 мм рт. ст.
• Сердечные тоны ясные ритмичные
• Перкуторно: над легкими притупление перкуторного звука справа.
• Аускультативно: ослабление дыхания, влажные мелкопузырчатые хрипы справа
• Живот мягкий, безболезненный
• Печень у края реберной дуги, селезенка не пальпируется
• Симптом поколачивания отрицательный с обеих сторон
• Стул, диурез не нарушены
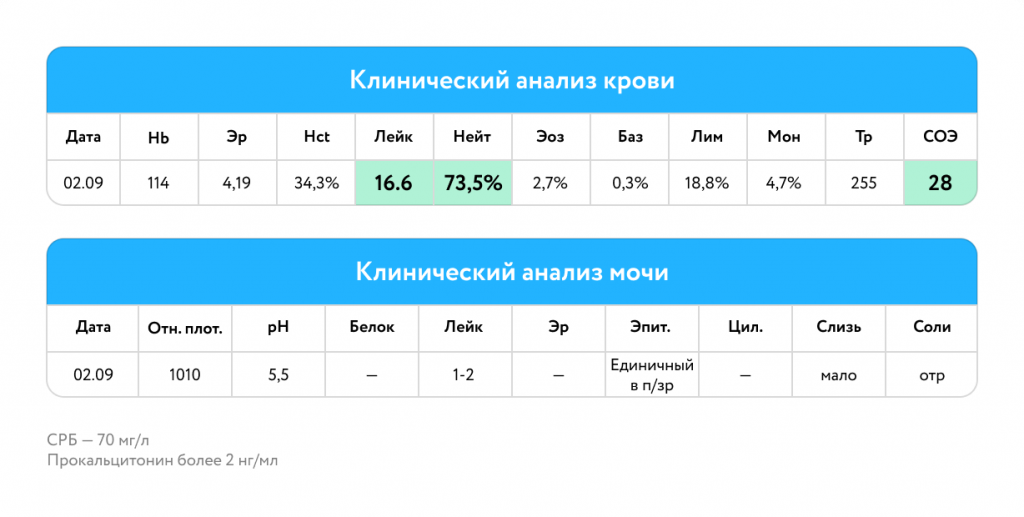
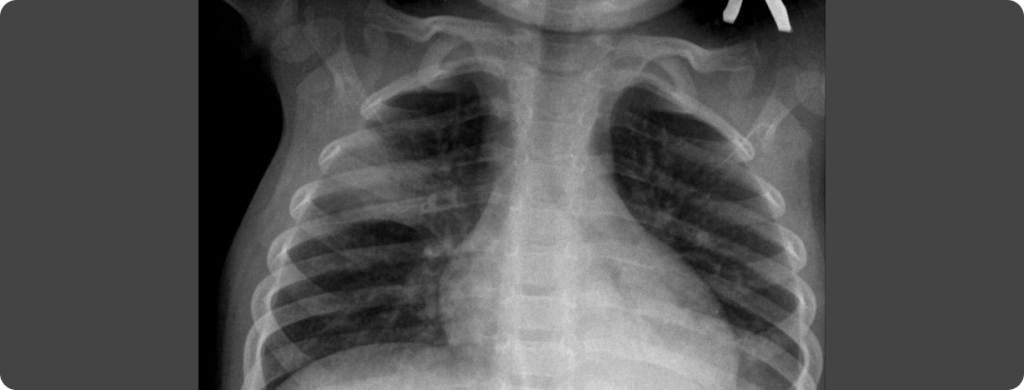
Рентгенография органов грудной клетки
Инфильтративные тени определяются во 2-м, 3-м сегментах правого легкого. Расширение корня легкого справа.
Диагноз
Внебольничная правосторонняя полисегментарная (2, 3 сегм.) пневмония.
Терапия
• Постельный режим до нормализации t
• Обильное теплое питье
• Амоксициллин + Клавулановая кислота ЭКСПРЕСС 60 мг / 15 мг/кг – 1 таб. 500 мг / 125 мг – 3 раза в сутки в течение 7 дней per os
• Муколитики
• ЛФК, дыхательная гимнастика
Пул резистентных бактерий формируется на фоне приема АБП (особенно – неадекватные дозы, длительность и кратность, некачественные генерики). Затем носители этих генетически измененных бактерий распространяют их среди других людей, в т.ч. и среди тех, кто сам не принимал АБП (дети в ДДУ, контакты с детьми из ДДУ). [28, 29]
Ребенок посещает детское дошкольное учреждение и принимал амоксициллин в течение 30 дней. У этой группы пациентов нередко наблюдается наличие гемофильной палочки и моракселлы катаралис, которые вырабатывают бета-лактамазы, разрушающие амоксициллин.
Поэтому данной группе пациентов назначается защищенный клавулановой кислотой амоксициллин, например Амоксициллин + Клавулановая кислота Экспресс (таблетки диспергируемые, 125 мг + 31,25 мг; 250 мг + 62,5 мг; 500 мг + 125 мг; 875 мг + 125 мг) [32]. Клавулановая кислота является ингибитором бета-лактамаз и сохраняет активность антибиотика.
Амоксициллин/клавуланат обладает высокой активностью против основных возбудителей респираторных инфекций:
• S.pneumoniae
• H.influenzae
• M. catarrhalis
• S.aureus
• Анаэробы [29]
Основные преимущества лекарственной формы – таблетки диспергируемые Амоксициллин + Клавулановая кислота ЭКСПРЕСС [20, 21]

Амоксициллин + Клавулановая кислота ЭКСПРЕСС
биоэквивалентен оригинальному препарату [30]
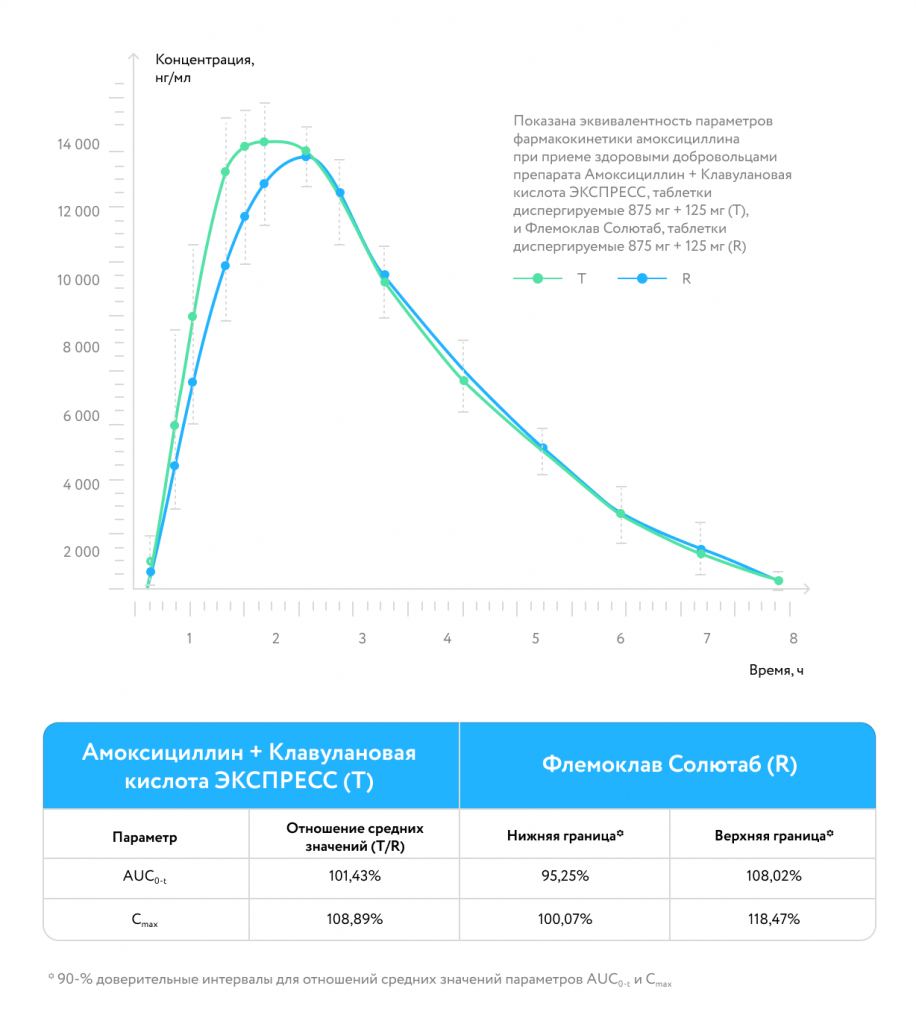
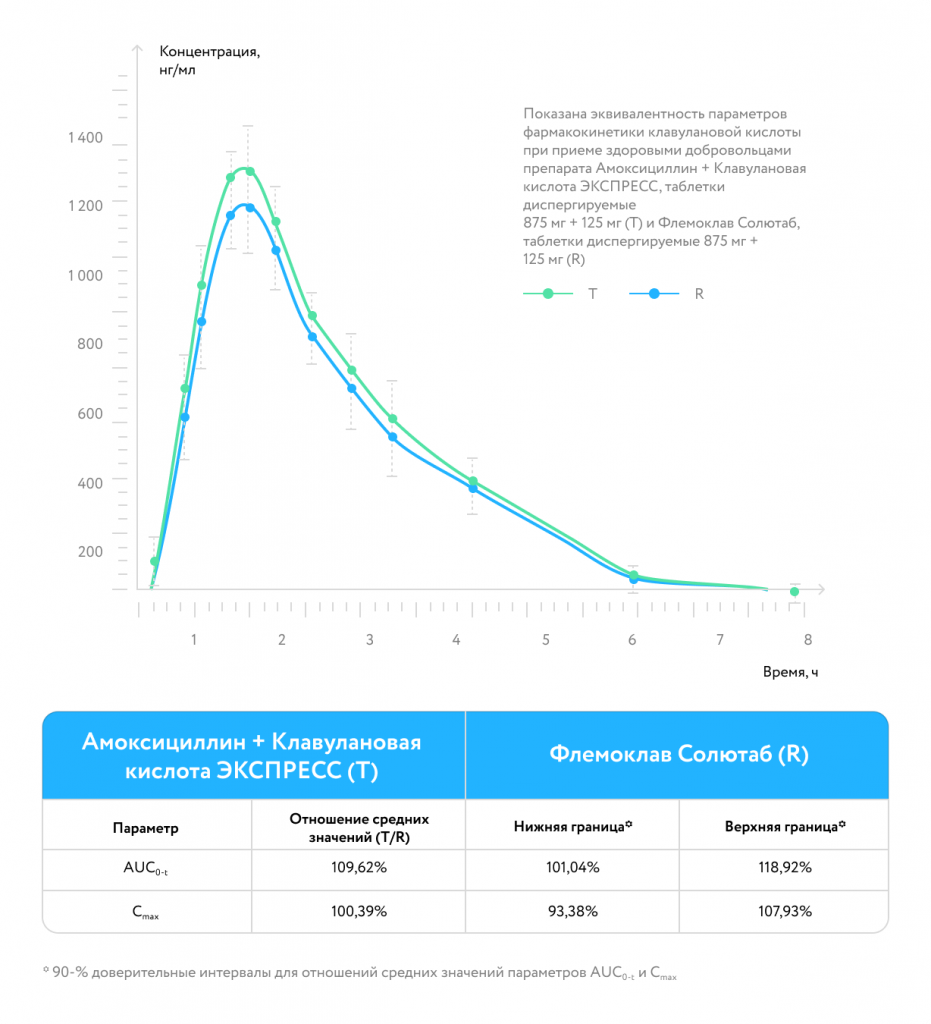
Результаты лечения:
• через 7 дней состояние ребенка улучшилось
• интоксикационный синдром купирован
• катаральных явлений нет
• температура тела нормальная
• аппетит хороший, кашель продуктивный редкий
• в легких дыхание жесткое, хрипов нет
• на R-грамме органов грудной клетки очаговые и инфильтративные тени не определяются
Оценка эффективности АБТ
Оценка эффективности АБТ у конкретного пациента - это:
• анализ динамики клинических симптомов заболевания;
• анализ динамики результатов лабораторных и инструментальных методов исследования.
Эффективность назначенной АБТ оценивается в течение 48-72 ч с момента начала лечения.
Положительный эффект АБТ
• положительная динамика клинических симптомов
• положительная динамика результатов лабораторных и инструментальных исследований
• АБТ продолжается
Отсутствие положительного эффекта АБТ
• отсутствует положительная или наблюдается отрицательная динамика клинических симптомов
• отсутствует положительная или наблюдается отрицательная динамика результатов лабораторных и инструментальных исследований)
• АБТ пересматривается, диагноз уточняется
Алгоритм пересмотра неэффективной АБТ
Пациент с респираторной инфекцией получает амоксициллин.
Эффекта нет. Что делать?
• Больной с типичной респираторной инфекцией получает амоксициллин без эффекта в течение 48-72 часов
• Пациента следует перевести на амоксициллин/клавуланат
• Больной с респираторной инфекцией получает амоксициллин без эффекта в течение 48-72 часов, есть подозрение на атипичную инфекцию
• Пациента следует перевести на макролид
Заключение
Перед назначением антибактериального препарата
• необходимо провести дифференциальную диагностику (при инфекциях нижних дыхательных путей помогают лучевые методы диагностики)
• установить наличие бактериальной инфекции
• объективно оценить клинические симптомы заболевания
• оценить лабораторные показатели
При определении необходимости назначения антибактериальной терапии необходимо помнить о нарастающей в мире резистентности возбудителей к антибактериальным препаратам и начинать терапию с эффективного и с наименьшим риском резистентности антибиотика. Клиническими рекомендациями 2021 года в качестве стартового антибактериального препарата рекомендован амоксициллин. В случае его неэффективности или если у пациента имеются факторы риска наличия возбудителей, устойчивых к амоксициллину, рекомендуется амоксициллин, защищенный клавулановой кислотой (амоксициллин/клавуланат)
Современная форма амоксициллина и амоксициллина/клавуланата, диспергируемые таблетки Амоксициллин ЭКСПРЕСС и Амоксициллин + Клавулановая кислота ЭКСПРЕСС имеют дополнительные преимущества [20, 21]:
• Более высокую биодоступность за счет диспергируемой формы.
• Благоприятный профиль безопасности – меньше риск побочных реакций со стороны ЖКТ.
• Высокую клиническую эффективность сопоставимую с препаратами с внутримышечным способом введения при нетяжелых формах заболевания.
• Удобство применения – снижен риск ошибок дозирования по сравнению с суспензиями.
Способ применения и дозы при антибактериальной терапии инфекций дыхательных путей [31, 32]:


Подробная информация о дозировках, показаниях и противопоказаниях содержится в инструкции по медицинскому применению.
оценка


